2010, Vol 8, no 1
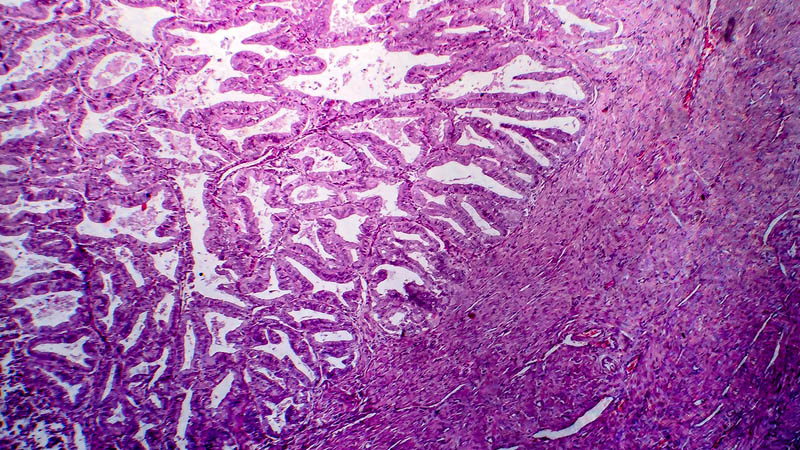
Wybrane czynniki prognostyczne w raku jajnika
Janina Markowska, Wiesława Bednarek, Anna Markowska
CURR. GYNECOL. ONCOL. 2010, 8 (1), p. 8-20
DOI:
Zastosowanie przedoperacyjnej brachyterapii z hipertermią w leczeniu raka trzonu macicy – wstępne wyniki własne
Beata Śpiewankiewicz, Norbert Piotrkowicz, Agnieszka Nalewczyńska, Agnieszka Timorek-Lemieszczuk
CURR. GYNECOL. ONCOL. 2010, 8 (1), p. 21-26
DOI:
Ocena dystrybucji przerzutów do węzłów chłonnych u chorych na raka jajnika
Leszek Jarosław Gmyrek, Joanna Jońska-Gmyrek, Mariusz Bidziński, Piotr Sobiczewski, Anna Dańska-Bidzińska
CURR. GYNECOL. ONCOL. 2010, 8 (1), p. 27-33
DOI:
Wartość prognostyczna surowiczych stężeń SCC-Ag i CYFRA 21-1 we wczesnych postaciach płaskonabłonkowego raka szyjki macicy
Bożena Dobrzycka, Sławomir J. Terlikowski, Piotr S. Bernaczyk, Magdalena Róg-Makal, Krzysztof Lejmanowicz, Maciej Kinalski
CURR. GYNECOL. ONCOL. 2010, 8 (1), p. 34-39
DOI:
Zakażenia wirusem brodawczaka ludzkiego – współczesne metody diagnostyczne
Adrianna Skrajna, Agnieszka Maździarz, Małgorzata Reinholz-Jaskólska
CURR. GYNECOL. ONCOL. 2010, 8 (1), p. 40-46
DOI:
Neutropenia – diagnostyka i leczenie w świetle doniesień z ASCO 2009
Jolanta Lubin, Anna Markowska, Radosław Mądry, Janina Markowska
CURR. GYNECOL. ONCOL. 2010, 8 (1), p. 47-50
DOI:
Pierwotny rak płaskonabłonkowy gruczołu Bartholina. Raport o trzech przypadkach
Barbara Kozakiewicz
CURR. GYNECOL. ONCOL. 2010, 8 (1), p. 51-57
DOI: