2012, Vol 10, No 2
Częstość zakażeń typem 16. wirusa brodawczaka ludzkiego w przebiegu ciąży
Adrianna Skrajna, Agnieszka Maździarz, Beata Śpiewankiewicz
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 109-115
DOI:
Nowe markery w raku jajnika
Anna Markowska, Karolina Jaszczyńska-Nowinka
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 116-123
DOI:
Na początku było vestium, teraz jest ruten
Barbara Kozakiewicz, Ewa Dmoch-Gajzlerska, Monika Kaczmarczyk, Ewa Bulska
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 124-130
DOI:
Cisplatyna – lek z przypadku
Barbara Kozakiewicz, Monika Kaczmarczyk
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 131-140
DOI:
Rak szyjki macicy – czy zawsze chirurgia?
Dariusz Samulak, Magdalena M. Michalska, Katarzyna Samulak, Sylwia Frątczak-Żarnecka, Paweł Podhalański, Stefan Sajdak
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 141-149
DOI:
Znaczenie prognostyczne komórek immunokompetentnych naciekających guzy nowotworowe w rakach narządu płciowego
Jacek J. Sznurkowski
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 150-156
DOI:
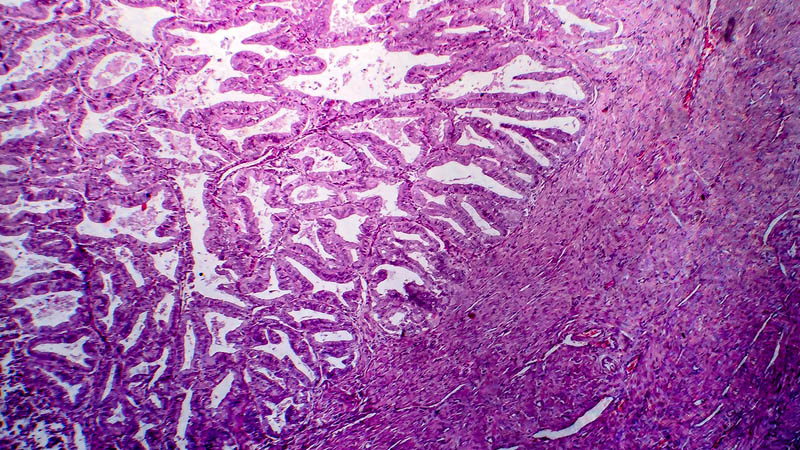
Rak surowiczy śluzówki trzonu macicy – trudności w postępowaniu diagnostyczno-leczniczym
Adam Cieminski, Janusz Emerich
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 157-164
DOI:
Z-BEAM jako nowy reżim przygotowawczy w przeszczepianiu komórek krwiotwórczych – prezentacja przypadku
Krzysztof Gawroński, Piotr Rzepecki, Sylwia Oborska
CURR. GYNECOL. ONCOL. 2012, 10 (2), p. 165-175
DOI: